インプラント治療を受けた患者さんが注意すべき病気のひとつにインプラント周囲炎があります。インプラント特有の歯周疾患で、インプラントの寿命を縮める主な原因ともなっています。インプラント周囲炎は、治療から3年以上経過した患者さんのうち40%以上が罹患しているとのデータもあり、予防も容易ではありません。
ここではそんなインプラント周囲炎の症状や原因、予防するためのポイントについてわかりやすく解説します。
インプラント周囲炎の症状について
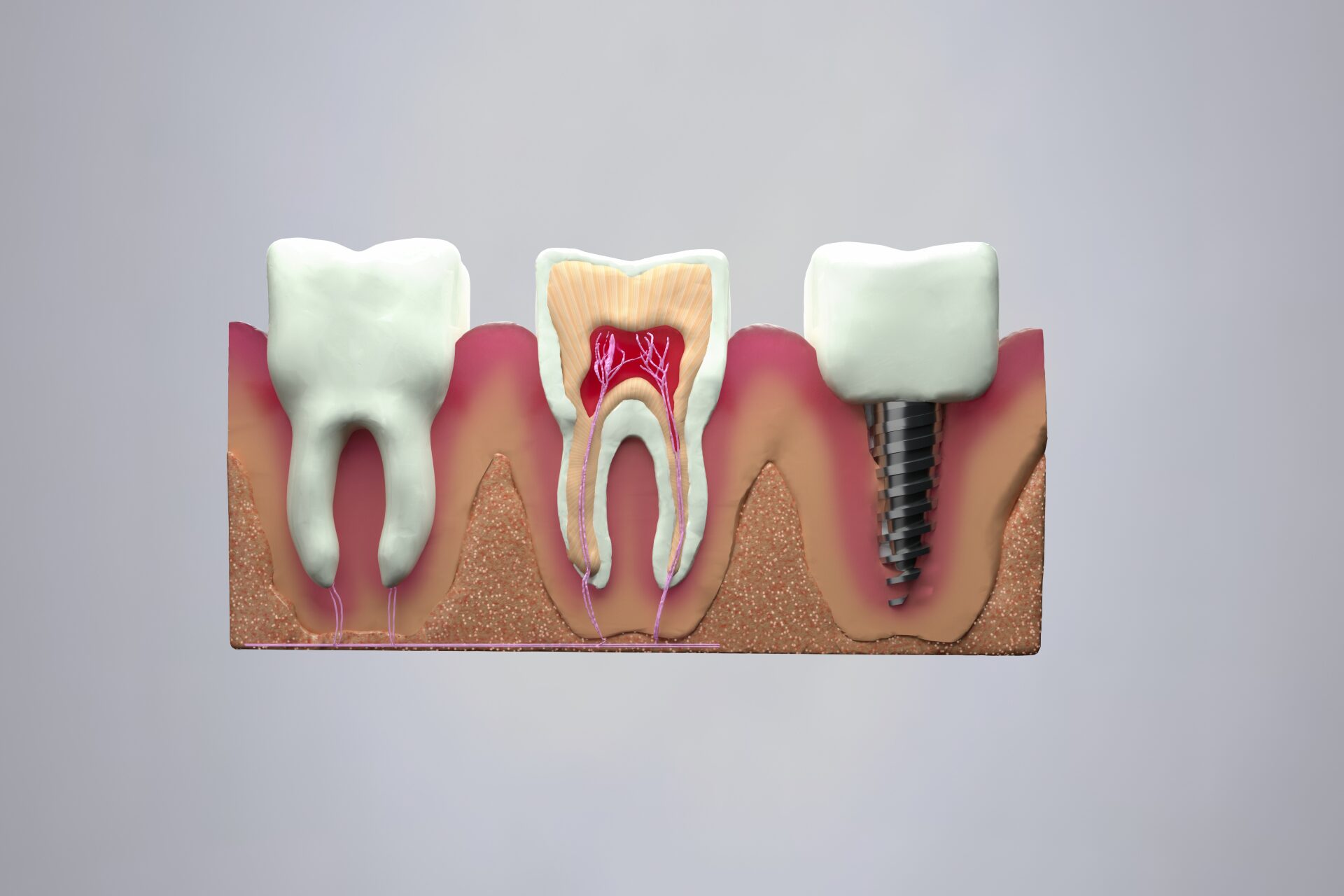 インプラント周囲炎の症状を詳しく解説をします。
インプラント周囲炎の症状を詳しく解説をします。
インプラント周囲炎の主な症状
インプラント周囲炎を発症すると、インプラントの周りで以下に挙げる症状が現れます。
【症状1】歯茎の腫れや出血
歯周疾患の一種であるインプラント周囲炎では、通常の歯周病と同様に歯茎の腫れや出血が認められます。
【症状2】歯周ポケット
インプラントと歯茎の境目に歯周ポケットと呼ばれる溝が生じます。インプラント周囲炎の症状が進行するにつれて、歯周ポケットは深くなっていきます。
【症状3】歯茎が下がる(歯肉退縮)
歯周病菌の働きが活発になると、インプラントの周りの歯茎が破壊されていきます。歯肉退縮と呼ばれる現象で、アバットメントやインプラント体が口腔内に露出するようになります。
【症状4】インプラント周囲からの排膿(はいのう)
インプラント周囲の歯周ポケットが深くなることで歯垢や歯石が堆積し、歯周病菌が異常繁殖すると、膿が出る現象が見られるようになります。これを排膿といいます。
【症状5】インプラントが動揺する
歯周組織の破壊が歯槽骨まで広がると、インプラント体を支える力が弱まり、グラグラと動揺するようになります。これはインプラント周囲炎の末期に見られる症状です。
インプラント周囲炎と歯周病の違い
インプラント周囲炎と歯周病は、どちらも歯周疾患ですが、異なる点がいくつかあります。
- 歯周病は天然歯の周囲の歯茎に炎症が発生
- インプラント周囲炎の方が進行が早い
- インプラント周囲炎は重症化しやすい
歯周病は、天然歯の周囲の歯茎に炎症反応が起こる病気で、歯肉炎と歯周炎にわけられます。歯肉炎は歯茎だけに炎症反応が認められ、組織の破壊は起こりません。歯周炎は、歯茎に加えて歯根膜や歯槽骨にまで炎症反応が広がり、組織の破壊も伴います。
インプラントの歯周疾患は、インプラント周囲粘膜炎とインプラント周囲炎にわけられます。進行の早さと重症化のしやすさという観点で違いが見られます。その原因となっているのが、インプラント体の周りには天然の歯根に存在する歯根膜がないことです。
歯根膜はコラーゲンを主体とする組織で、神経や血管が豊富に走っています。噛んだときの力を和らげるクッションとして働いているだけでなく、顎の骨に酸素や栄養素、免疫細胞を供給する機能も担っているため、歯根膜の有無は生体防御において重要なものとなります。
歯槽骨と直接、結合しているインプラントでは、歯周病菌に坑がう力が天然歯より著しく低くなっている状態です。そのためインプラント周囲炎は、通常の歯周炎よりも進行が早く、重症化もしやすい傾向です。
インプラント周囲炎が進行すると起こること
インプラント周囲炎が進行すると、顎の骨の破壊が進み、インプラント体との結合が失われます。
顎骨とチタン製の人工歯根が結合する現象であるオッセオインテグレーションは、インプラント治療のかなめとなるものなので、それが失われれば装置も寿命を迎えます。
インプラントには歯根膜がないため、顎骨とのつながりも弱く、歯周疾患が進むことで自然に脱落するケースも珍しくありません。また、進行したインプラント周囲炎を放置していると歯周病菌の異常繁殖が起こり、周囲の組織にまで感染が広がるリスクも生じます。
インプラント周囲炎の主な原因
 インプラント周囲炎の主な原因としては、以下の4つが挙げられます。
インプラント周囲炎の主な原因としては、以下の4つが挙げられます。
細菌感染による影響
インプラント周囲炎は、細菌感染症の一種です。通常の歯周病と同様、歯周病菌への感染によって発症します。セルフケアが不適切だったり、定期検診を受けていなかったりすると、インプラントの周りで細菌繁殖が起こって、インプラント周囲炎の発症リスクも高まります。
インプラント周囲炎を発症している患者さんは、インプラント周囲に歯垢や歯石がたまり、不衛生な状態となっています。
◎手術のときに感染するケースもある
インプラント体を埋め込む一次手術や、アバットメントを装着する二次手術の際に、衛生管理が徹底されておらず、細菌感染するケースもあります。
術中に感染したのであれば、歯科医院側に責任がありますが、手術直後の感染であれば、患者さんのケア不足が疑われます。インプラントの術中や術後は感染リスクが高まるため、歯科医院および患者さんの双方が感染予防の徹底が必要です。
歯周病の既往歴
歯周病にかかった経験がある方は、インプラント周囲炎の発症リスクが高いことを知っておきましょう。
- 上部構造とアバットメントの境目に汚れがたまりやすい
- 歯茎や歯槽骨に障害が残っている
天然歯の状態で適切な口腔ケアが行えないと、インプラント治療後はさらに不潔になりやすいとされています。インプラントの上部構造とアバットメントの境目付近の構造が天然歯と異なり、汚れがたまりやすくなることが要因です。
歯周病の既往歴があると、歯茎や歯槽骨にも相応のダメージが残っており、細菌による攻撃を受けやすくなっています。歯周病になったことがある方は、インプラント治療後のセルフケアとメンテナンスの徹底をしましょう。
不適切なインプラント手術やメンテナンス不足
人工歯根を埋め込むインプラント手術が適切に行われなかった場合は、術中や術後に感染しやすくなります。
例えば、手術室の衛生管理が徹底されていない、治療に使用する器具の滅菌処理が不十分、インプラント体を埋入する位置に誤りがあったなどがあります。インプラント手術が無事に終わり、人工歯根が顎の骨に定着しても、メンテナンスが不足していたら感染が生じてインプラント周囲炎を発症することもあります。
全身的な要因
インプラント周囲炎は、以下に挙げる全身的な要因によっても発症リスクが高まります。
【要因1】糖尿病にかかっている
糖尿病では、唾液の分泌量が減少したり、白血球の機能が低下して免疫力が下がったりするため、歯周組織の修復能力が低下することがあります。その結果、細菌感染症であるインプラント周囲炎のリスクが高くなります。
重度の糖尿病を患っていて、血糖値のコントロールができていない場合は、インプラント治療そのものが適応外となることも珍しくありません。
【要因2】骨粗鬆症を患っている
骨粗鬆症は骨の質が低下する病気です。骨粗鬆症が悪化して骨密度が低下したり、骨質が悪くなったりすると、感染リスクも増加してインプラント周囲炎にかかりやすくなります。
【要因3】貧血になりやすい
なんらかの原因や体質によって貧血の方もインプラント周囲炎に注意です。貧血は全身の免疫力が低下して、感染症リスクが高まることが要因です。
インプラント周囲炎の診断方法
 インプラント周囲炎かどうかを診断する際には、以下の方法がとられます。
インプラント周囲炎かどうかを診断する際には、以下の方法がとられます。
歯周ポケットの深さ測定
インプラント周囲炎では、歯周ポケットが深くなるため、プロービングが行われます。
プロービングとは、専用の器具を使って、歯周ポケットの深さを測る処置です。天然歯では、4mm以上の歯周ポケットが認められた場合に歯周炎と診断されますが、インプラントの場合は指標が少し異なります。
インプラントの歯周ポケットは、人工歯根の埋入深度に依存するからです。インプラント治療が終わった時点での歯周ポケットの深さと、現在どのくらいの深さになっているのかを調べることで、インプラント周囲炎の診断材料となります。出血の有無も確認します。
レントゲン撮影による骨吸収の確認
インプラント周囲炎を診断するうえで欠かすことができないのが画像検査です。 インプラント周囲炎は、顎の骨が壊れていく病気なので、レントゲン撮影で骨吸収の有無と度合いを確認します。必要に応じて、歯科用CTによる画像診断も行います。
視診と問診による症状の評価
インプラント周囲炎は、歯茎の腫れや出血、吸収の度合いなどを視診したり、患者さんの問診でも、必要な情報を集めることができます。歯茎から排膿が認められる場合は、ほぼ間違いなくインプラント周囲炎を発症していると考えられます。
インプラント周囲炎の治療法
 インプラント周囲炎を発症した場合の治療法について解説します。
インプラント周囲炎を発症した場合の治療法について解説します。
非外科的治療
インプラント周囲炎の非外科的治療は、一般的な歯周基本治療と同じです。
細菌の温床となる歯垢・歯石を除去し、歯周ポケット内を洗浄します。必要に応じて抗生物質を投与し、細菌の数を減らしていきます。歯磨き指導や生活習慣指導なども行われます。
外科的治療
外科的治療としてはフラップ手術が一般的です。メスで歯茎を切開してインプラント体を露出させ、表面の汚染物質を取り除きます。
インプラント体周囲の清掃が完了したら歯茎を縫合します。必要に応じて、骨頂の骨形成や歯茎の根尖側移動術(こんせんそくいどうじゅつ)などを行うこともあります。
インプラント周囲炎を予防するためのポイント
 インプラント周囲炎を予防するポイントを3つ紹介します。
インプラント周囲炎を予防するポイントを3つ紹介します。
日常的な口腔ケアを徹底する
インプラント周囲炎を予防するために重要なのは、セルフケアを徹底することです。
特にインプラントの周りに歯垢や歯石、食べカスなどがたまらないよう、正しい方法で歯磨きをしてください。歯間部の汚れはデンタルフロスで取り除きましょう。
定期的な歯科検診とクリーニングを受ける
インプラントの周りに付着する汚れは、セルフケアで完全に取り除くことは難しいです。歯石は、歯垢が石灰化を受けて石のように硬くなっていることから、歯科医院のスケーリングでなければ除去できません。
上部構造の破損やアバットメントの緩みなどがインプラントと周囲の組織に過剰な負担をかけてインプラント周囲炎を発症することもあるため、3~6ヵ月に1回は、歯科医院での検診やメンテナンスを受けるようにしましょう。
インプラントのメンテナンスでは、上部構造を外してインプラントをクリーニングしたり、装置全体の不具合のチェックをしてもらえます。
定期的なメンテナンスを怠っていると、インプラントの保証がなくなってしまう場合もあります。余計な出費を抑えるという意味でも、セルフケアと歯科医院でのケアでお口の健康を守っていきましょう。
生活習慣の見直しを行う
歯周病は、生活習慣病の一種でインプラント周囲炎も例外ではありません。不適切な食生活や睡眠不足、ストレスのある生活は、全身の免疫力を低下させて感染症リスクを高めます。歯ぎしりや食いしばりという習慣も上部構造を破損させたり、顎骨に炎症をもたらしてインプラント周囲炎のリスクを高めたりするため、すぐにでも改善するのが望ましいです。
歯ぎしりや食いしばりを自分の力で改善することが難しい場合は、歯科医院で治療を受けることも検討しましょう。
まとめ
今回は、インプラント周囲炎の原因や症状、予防方法などを解説しました。インプラント周囲炎は、口腔内が不潔になったり、全身の免疫力が低下したりすることが主な原因の歯周疾患です。通常の歯周病と同じく、自覚症状に乏しくはありますが、歯科医院で検査、診断するのは難しくありません。 インプラント周囲炎が軽度から中等度の段階なら、非外科的治療で改善が望めるため、重症化する前に歯科医院を受診するよう心がけましょう。