歯の治療の1つであるインプラントは、義歯が固定されるという利点から希望する患者さんが増えつつあります。
しかしインプラント治療をする際には、十分な骨の厚さが必要です。もし足りないと判断した場合には骨造成(GBR)を行います。
本記事ではインプラント治療における骨造成(GBR)について解説するので、参考にしてみてください。
インプラント治療の骨造成(GBR)とは?
インプラント治療を行う際、骨造成(GBR)を必要とするケースがあります。その主なケースとしてあげられるのは以下の2つです。
- 骨の厚みが足りない場合に行う
- 自家骨の骨補填材によって骨の再生を促す
それぞれの理由・目的について解説するので、参考にしてください。
骨の厚みが足りない場合に行う
インプラント治療には、骨の十分な厚さ・高さが必要です。具体的な治療方法として歯槽骨の部分にインプラントを埋入します。
しかし、十分な厚さ・高さがなければインプラントが不安定になったり、抜け落ちてしまったりするリスクが高くなるでしょう。
治療した部分をしっかり固定し、安定させる意味で骨の厚さ・高さは欠かせないのです。
それでは骨の厚さ・高さが十分ではない人は、ほかの治療を選択しなければならないのかと思う人もいるかもしれません。
そのような人のためにあるのが骨造成(GBR)なのです。
自家骨や骨補填剤によって骨の再生を促す
インプラント治療に骨の厚さ・高さは欠かせませんが、さまざまな理由・原因により骨が減少することがあります。
その主な理由・原因として考えられるのは以下の2つです。
- 歯周病の重症化
- 抜歯
これらは骨の吸収・減少を早めてしまい、最終的には歯槽骨を失ってしまいます。
一度歯槽骨が失われてしまうと、その部分へ治療を行うことは困難になるでしょう。埋め込んだインプラントが不安定になるからです。
またこのような骨が失われた部分は「線維芽細胞」という細胞が増殖しやすくなります。これは骨にならない細胞で、増えすぎると骨の減少は進むでしょう。
またこの細胞の増殖によって反対に骨を作るための「骨芽細胞」が増殖しにくくなり、骨はさらに吸収・減少が進んでしまうのです。
骨造成(GBR)は線維芽細胞の侵入を防ぐとともに、骨を作るための骨芽細胞の増殖を促す目的で行います。
主な治療方法として骨が不足している部分を人工膜で覆い、そのなかに自家骨・骨補填材などを詰める方法が一般的です。
骨造成(GBR)治療の流れ(インプラント埋入を同時に行う場合)
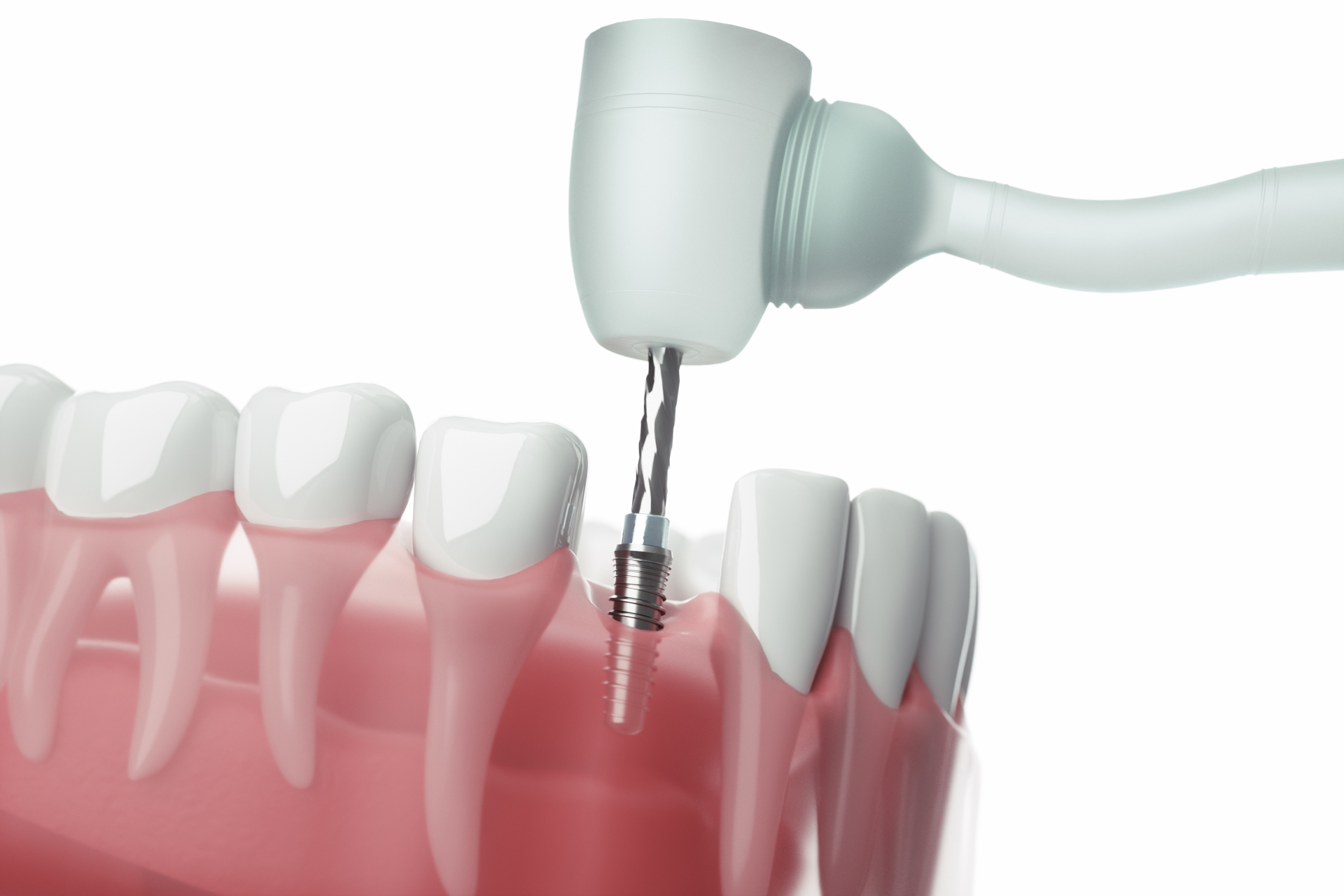
骨造成(GBR)を伴うインプラント治療の主な流れは以下のようになるでしょう。
- 自家骨を採取する
- インプラントを埋め込む
- 自家骨や骨補填材を入れる
- メンブレンを被せる
- 歯肉縫合する
- 骨が再生するまで待つ
それぞれの治療の流れについて解説するので、参考にしてみてください。
自家骨を採取する
骨造成(GBR)には、自分の骨を使う場合と人工骨を使う場合の2パターンがあります。治療前のカウンセリングでどちらを選ぶか希望を聞かれるでしょう。
歯の状態にもよりますが、自分の骨を使って骨造成を希望した場合、最初に自家骨を採取します。採取する場所の骨はどこでも良いわけではありません。
一般的には以下の場所から採取します。
- オトガイ(下顎の先端)
- 下顎枝(下顎奥歯の外側)
自家骨はブロック状に採取されますが、このままでは骨が大きすぎて使用できません。そこで、ボーンミルと呼ばれる粉砕機で細かく砕いておきます。
インプラントを埋め込む
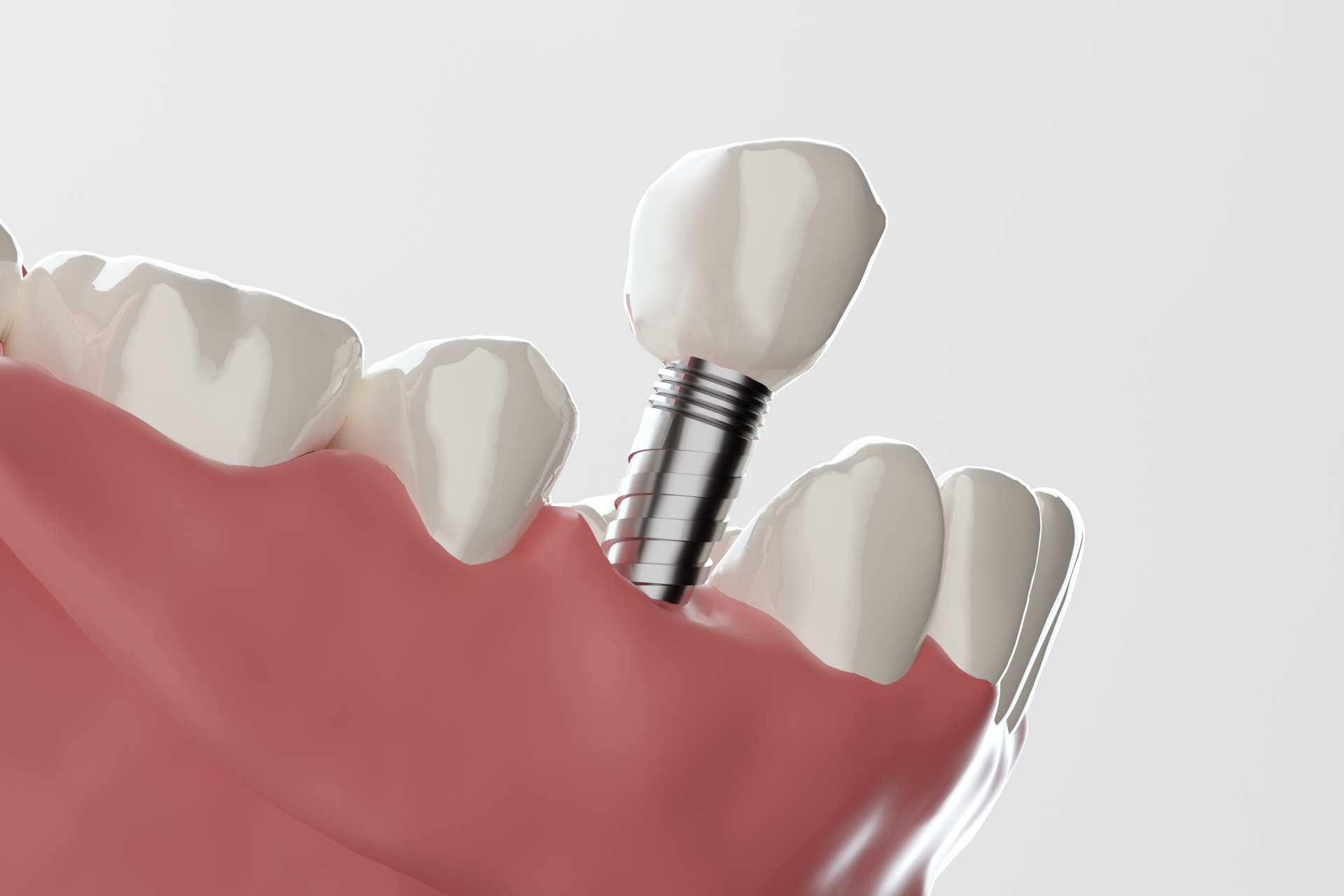
自家骨の採取が完了すれば、次にインプラントを埋め込む治療に移ります。治療部分の歯茎を切開し、顎骨にインプラントを埋め込むのです。
骨の厚み・高さが十分な場合は、インプラントは歯に収まります。しかし、骨造成(GBR)が必要な患者さんは一部が露出した状態になるでしょう。
本来なら見えないはずのインプラントが一部露出した状態であることに、不安を覚える患者さんもいるかもしれません。 骨造成(GBR)に移るため、最終的に露出した部分は見えなくなります。
ですが不安になるのも無理はないので、カウンセリング・治療計画の際にどのような手順で治療が進むのか確認しておくと良いでしょう。
自家骨や骨補填剤を入れる
続いて、骨が不足しているところに自家骨・骨補填材を挿入します。なお、日本で使用される骨補填材は主に以下の2つです。
- 人工骨
- 異種骨
人工骨は文字通り人工的に作られた骨のことで、日本ではβ-TCP・ハイドロキシアパタイト系の2種類が多く使用されています。
異種骨は動物由来の骨補填材です。具体的な素材として人体に馴染みやすい牛由来の骨が使用されており、欧米で広く使用されています。
なお上記2つ以外に他家骨もありますが、これは日本では認められていません。
メンブレンを被せる
自家骨・骨補填材を入れたら、その上からメンブレンという人工膜で覆います。骨の形成を阻害する線維芽細胞の侵入を防ぐためです。
骨が大幅に不足していない場合は、後日取り出さなくても済むように体内に吸収されるタイプのものを使用します。
しかし、骨の欠損が大きい場合はチタン製のメンブレンを使用するのが一般的です。
こちらは体内に吸収されないため、インプラントの定着が確認できたら取り出さなければいけません。
歯肉を縫合する
最後に歯肉の縫合です。歯肉の切開・縫合には痛みが伴います。そのため、局所麻酔を行うのが一般的です。
骨が再生するまで待つ
骨が再生するまで待たなければいけません。歯槽骨の再生は半年~10か月かかるとされています。しかし、個人差があるため一概にはいえません。
骨の再生はインプラントの固定とも関係しており、骨との結合が十分なされるまでは強い力を与えないようにする必要があります。
骨造成(GBR)のメリット

骨造成(GBR)にはどのようなメリットがあるのでしょう。インプラント治療においてわざわざ並行して行われる理由は、主に以下の3つです。
- 顎の骨がやせていてもインプラント治療が受けられる
- インプラントが長持ちしやすい
- 見た目の美しさも向上する
それぞれのメリットについて解説するので、参考にしてください。
顎の骨が痩せていてもインプラント治療が受けられる
インプラント治療は、土台となる骨にインプラントを埋め込む治療です。治療の際には一定の骨の高さ・厚みがなければいけません。
しかし、さまざまな理由で顎の骨が十分ではない人もいるでしょう。そのような人は治療が受けられず、ほかの治療への変更を余儀なくされます。
もし骨の量が十分ではない状態で治療を行った場合、以下のようなリスクがあり危険です。
- インプラントが骨を突き抜ける
- 歯茎から露出する
これらのトラブルは、感染症などさらなるリスクを高める原因にもなります。
骨造成(GBR)を行えば治療に必要な骨の量が確保でき、インプラント治療も可能です。上記であげたリスクも軽減されるでしょう。
インプラントが長持ちしやすくなる
土台となる骨の量が十分ではない場合、埋め込んだインプラントが抜け落ちるなどのトラブルが起きるリスクが高まります。
安定せず、食べ物をかんだり衝撃を与えたりすることでぐらついて不安定になってしまうのです。その結果、抜け落ちることも少なくありません。
骨造成(GBR)を行うと、治療に必要な骨の量などを確保できます。インプラントを適切な位置に埋入することも可能になるので、安定性が高まるのです。
治療後は食べ物をしっかり咀嚼できたり、かたいものも噛めるようになったりするでしょう。
見た目の美しさも向上する

骨造成(GBR)は、見た目の美しさ向上にもつながります。
見た目の美しさは並びだけではありません。歯の根元を覆う歯茎の形・高さなども関係しています。
また、歯茎の形・高さなどはなかに存在する骨が大きく関係しており、量・高さ・厚みなどが不十分な状態では見た目が美しくなりません。
骨造成(GBR)は顎の骨を育てる役割を担っており、十分に育てば歯茎の形・高さなども整ってきます。歯茎が美しくなれば、健康的な印象を与えるでしょう。
このような審美性の向上というメリットも、骨造成(GBR)は担っているのです。
骨造成(GBR)のリスク

骨造成(GBR)にあるのはメリットだけではありません。 骨の量が十分ではない人でもインプラント治療が可能になるなどメリットはありますが、その一方でリスクもあります。
治療を受ける際は、リスクについての理解も深めておいたほうが良いでしょう。考えられる主なリスクは以下の2つです。
- 合併症のリスクがある
- 術後に痛みや腫れが起こることがある
それぞれのリスクについて対処法などとあわせて解説するので、参考にしてください。
合併症のリスクがある
骨造成(GBR)を伴うインプラント治療では、合併症のリスクが高いとの報告があります。主なリスクは以下の2つです。
- 感染症
- 骨の吸収
- インプラントの脱落
これらに共通するのは、衛生面があげられます。口のなかが清潔に保たれていない場合は、感染症を引き起こすリスクが高まるでしょう。
感染症を引き起こすと口のなかで細菌が増殖し、歯周病などのリスクが高まります。歯周病は重症化すると歯槽骨などの骨も溶かしてしまう病気です。
放置しておくと症状はインプラント付近にまで広がり、土台となる骨まで溶かし始めるでしょう。埋め込んでいたインプラントは不安定になり、脱落します。
このような合併症のリスクを軽減させるためには、歯科医院での定期的なメンテナンスが必要です。
特に歯周病の原因となるプラーク除去は、日常的な歯磨きだけでは難しいでしょう。インプラントのメンテナンスも兼ねて、定期的に通院しましょう。
術後に痛みや腫れが起こることがある

術後に痛みや腫れが起こるリスクも考えられます。骨造成(GBR)は、自分の骨を採取するために手術が必要だからです。
自家骨として使用される骨は一般的に下顎の骨であり、切開手術が必要になります。それとは別にインプラント体の埋め込み手術も必要です。
術前に麻酔が施されるため、術中の痛みは軽減されるでしょう。しかし、麻酔が切れれば痛みを伴う可能性は高いといえます。
また、体質・体調などによっては腫れることもあるかもしれません。必要な手術を同時に2つ行わなければならないため、痛み・腫れのリスクは高まります。
術後は痛み止めや炎症を抑える薬などが処方されるでしょう。しかし、薬を服用しても腫れ・痛みが治まらない場合は歯科医師の指示を仰いでください。
骨造成(GBR)に向いていない人は?

骨造成(GBR)に向いていない人が存在します。向いていない人の主な特徴は以下の6つです。
- 糖尿病を患っている人
- 骨粗しょう症と診断されている人
- 貧血の治療を行っている人または疑いのある人
- 高血圧症の人
- ステロイド薬を服用している人
- 喫煙者
糖尿病を患っている人は低血糖・過血糖を起こしやすいため、術前〜術後にかけて管理が必要となります。
また手術を行った患部が治癒しにくく、骨の治癒・結合にもリスクが高い疾患でもあるために向いているとはいえません。
骨粗しょう症と診断されている人は、骨の量・強度が不十分な可能性が高いからです。
骨造成(GBR)を行っても初期の段階で固定に失敗するリスクがあるため、向いていないといえるでしょう。
貧血またはその疑いがある人は、治療を行った組織部分が酸素欠乏によって治癒不全になるリスクが高まります。
また免疫機能の低下から術後の完成症・インプラント周りの炎症のリスクも伴うため、向いていないとされているのです。
ただし、貧血の治療を行って改善がみられればインプラント・骨造成(GBR)ともに治療は可能になります。
高血圧症の人は、動脈硬化が進行して脳・心臓・腎臓などにみられる合併症が治療を行う際の妨げとなるので向いていません。
具体的には、骨造成(GBR)の手術中に血圧が大きく変動し、脳・心臓・腎臓などに見られる合併症が悪化する恐れがあるからです。
ステロイドの服用については、すべての人に当てはまるわけではありません。
潰瘍性大腸炎・関節リウマチなどの自己免疫疾患の治療で服用している場合は、手術のストレスで副腎クリーゼというショック症状を起こす可能性があります。
また骨の吸収・形成抑制などの促進といったリスクも高いため、向いているとはいえません。
喫煙者は、ニコチンが治療の妨げになります。ニコチンは毛細血管を収縮させるので、術後の治癒に悪影響を及ぼす原因です。
また、喫煙は歯周病の原因の1つとしてもあげられます。歯周病が進行すれば骨の吸収が促進され、インプラントが失敗するリスクも高まるでしょう。
これら以外にも厚生労働省が交付している骨造成(GBR)を含めた歯科インプラント治療では、以下に該当する人をリスクファクターにあげています。
- ビスフォスフォネート系薬剤服用患者
- 抗血栓療法を受けている患者
これらについてはそれぞれの専門の歯科医師の連携を必要とするため、該当する場合は担当の歯科医師に相談してください。
骨造成(GBR)の費用

インプラント治療における骨造成(GBR)の費用相場は5〜10万円前後(税込)です。ただし、歯の状態などによって実際の費用が異なる場合があります。これはあくまで目安となる相場です。参考にしてみてください。
まとめ

インプラント治療における骨造成(GBR)について解説しました。
何らかの理由で骨の量などが十分ではない場合に用いられる骨造成(GBR)は、インプラント治療の可能性を高める方法といえるでしょう。
土台となる骨が十分ではないという理由でインプラント治療断念を余儀なくされた人でも、骨造成(GBR)が可能な歯科医院なら治療できます。
ただしその一方で、デメリットもあることを忘れてはなりません。治療を終えた後も定期的なメンテナンスが欠かせないため、継続して通院してください。
参考文献
 電話コンシェルジュで地域の名医を紹介します。
電話コンシェルジュで地域の名医を紹介します。