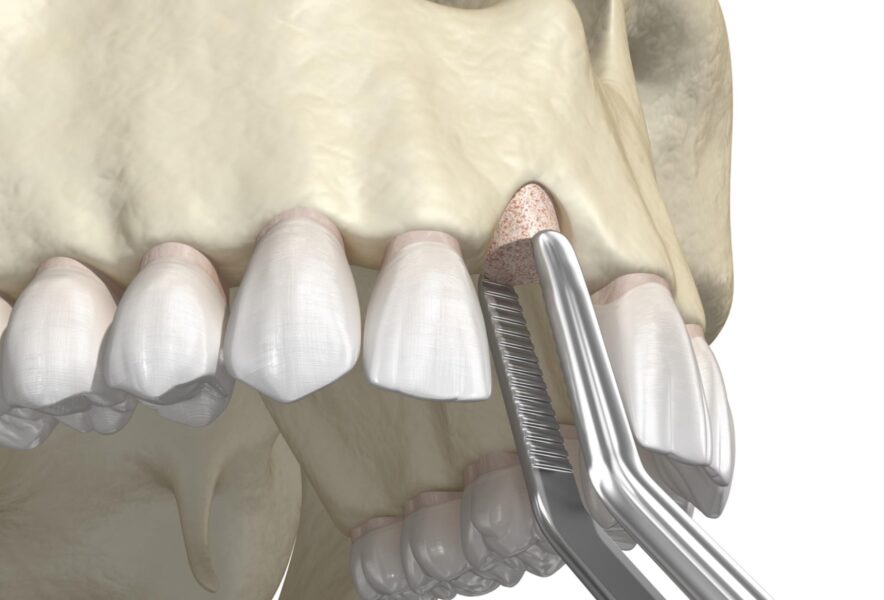
インプラントは、失われた歯の部分の顎骨に対して、人工歯根を埋め込み、その上に被せ物を装着する治療です。失われた歯の代役をインプラントが担うことで、噛む機能と見た目を回復することができます。ところが、インプラントを支えるだけの骨量、骨の幅や高さが不足していることがあり、インプラントが埋入できないケースがあります。この場合、骨移植によって不足している顎骨を補い、インプラントを埋入する土台を作る必要があります。
本記事では、インプラント治療での骨移植の基本や治療の流れ、メリットとデメリット、注意点を解説します。
インプラントの骨移植とは
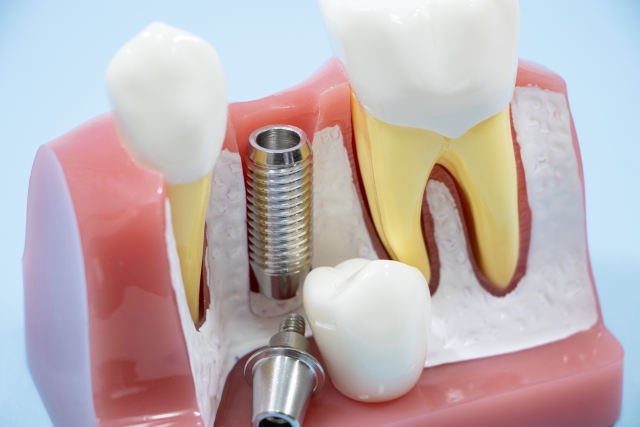
インプラントの骨移植は、インプラントを安定化させる目的で、不足している顎骨部分に骨を補う治療方法のことを指します。
インプラントを長期的に安定させるには、インプラント体の周囲に十分な量、かつ質のよい骨があることが不可欠です。さまざまな要因により、顎骨の量や幅、高さが不足しているとインプラントの埋入が困難です。また、十分な骨の量がないにも関わらずインプラントを埋入すると、下記のような不具合が生じ、インプラントを安定的に使用し続けることが難しくなります。
- インプラントの周囲に炎症ができやすくなる
- 自然な歯茎のラインを構築できない
- 埋入したインプラントがぐらつきやすくなる
こういった状況を回避し、安定かつ快適にインプラントを使用するために行われるのが骨移植です。インプラントの骨移植では、さまざまな方法で顎骨に骨を移植し、骨の量や幅、高さを補います。失われた顎骨を骨移植で補うことで、インプラント治療が難しい部位を、治療可能な状態にすることができます。
インプラントで骨移植が必要になる場合

インプラント治療における骨移植が必要になる代表的な状況は下記のとおりです。
- 歯周病により骨吸収が進行している
- 長期間にわたり歯牙欠損が放置されている
- 外傷や腫瘍切除による顎骨が欠損している
- 上顎洞に近く、骨の高さが不足している
重い歯周病や長期間の歯牙の欠損放置、外傷などで顎骨が大きく痩せると、そのままではインプラントを支える土台が足りません。顎骨が痩せた部分に無理にインプラントを入れると、被せ物が過度に長くなったり、歯茎との段差やすき間が生じやすくなったります。このような形態は歯垢がたまりやすく、インプラント周囲の歯茎に炎症を引き起こします。そのため、必要な部分に骨を補って、歯磨きしやすい、清掃性の高い形状にすることで、長期的なトラブルを予防できます。
加えて、前歯のような見た目が大切な部位では、インプラントを正しい位置、角度で埋入するだけでなく、その周囲に十分な骨量があることで自然な歯茎のラインを作ることができます。頬側の骨が薄いと歯茎が下がりやすく、ブラックトライアングルと呼ばれる黒いすき間が目立つこともあります。形状を整えることで、より自然な見た目を目指すことができます。
インプラントの骨移植の種類
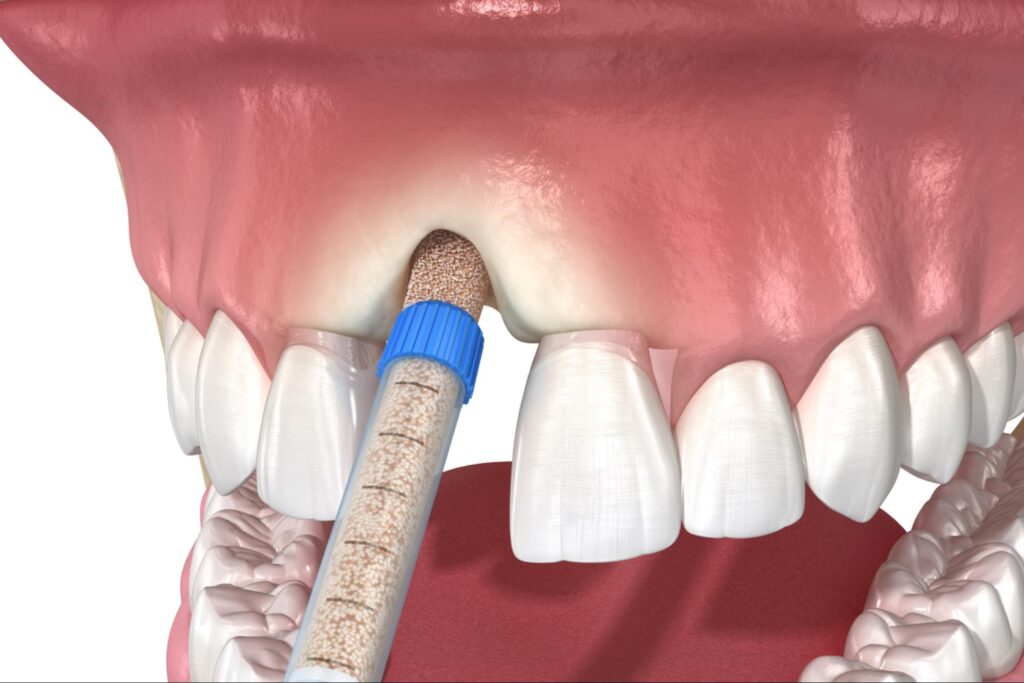
インプラント治療に用いられている骨移植材は、自家骨(患者さんご自身の骨)とそれ以外の骨補填材に大別されます。それ以外の代表的な骨補填材は下記のとおりです。
- 人工骨
- 同種骨(他者のご遺体から加工、滅菌された骨)
- 異種骨(動物由来の骨)
骨補填材の形状にはブロックや細片、顆粒などがあり、用途に応じて選択されます。それぞれの特徴を踏まえ、使用目的、部位、術式に応じて各材料が使い分けられています。ただし、移植剤として何が適しているかは、まだ議論の余地があります。
参照:『口腔インプラント治療指針2024』(公益社団法人 日本口腔インプラント学会)
人工骨移植
人工骨移植とは、人工的に作られた骨の材料を、顎骨に移植する方法です。
人工骨は、人工的に作られた骨の材料です。身体の別の場所から骨を採取しなくても済むため、患者さんの身体への負担が軽いという利点があります。
人工骨移植では主にβ-リン酸三カルシウム(β-TCP)やハイドロキシアパタイト(HA)などの無機素材が使われます。どちらも身体になじみやすく、周囲の骨が伸びてくる足場として働きます。β-TCPは体内で吸収され、時間とともに自分の骨へ置き換わっていく特性があります。HAは骨と強く結合して形を保ちやすく、長期的な支えとして働きますが、骨組織には置換されません。
材料の選択によって粒の大きさや吸収速度を調整できるため、欠損形態や目的に合わせてボリューム設計が可能です。近年では人工骨による骨移植の成績が、自家骨と遜色ないとする報告もあります。
参照:
『歯科インプラント治療指針』(厚生労働省)
『口腔インプラント治療指針2024』(公益社団法人 日本口腔インプラント学会)
『Meta-analytic study of implant survival following sinus augmentation』(Med Oral Patol Oral Cir Bucal.17 (1):e135-9)
自家骨移植
自家骨移植とは、患者さん自身の身体から採取した骨を顎骨移植することを指します。
自家骨は生きた骨をつくる細胞を含んでいます。そのため、新しい骨を生み出す骨形成能を持っています。さらに、骨が再生するように周囲の組織へ合図を奥って再生を促す骨誘導能、そして骨ができあがる際の足場となる骨伝導能を持っています。これら3つの力がそろっているため、生物学的に有利と考えられ、現在でも骨移植材の標準治療と位置づけられています。
採取部位は、必要とされる骨量や移植骨の形状などにより決定されます。採取部位はお口の中からが基本です。代表的な採取部位は下記のとおりです。
- オトガイ部
- 下顎枝(下顎の奥歯の奥の骨)
- 上顎結節(上顎の奥の骨)
- 前鼻棘(鼻の近くの骨)
- インプラント体埋入部周囲
欠損が大きく、より多くの骨が必要な場合は、口腔外の腸骨(腰の骨)や脛骨(すねの骨)から採取し、粒状あるいはブロックとして使用します。この方法は、広い範囲の高さを増やしたい場合や、三次元的な再建で特に効果が期待できます。
一方で、骨を採取する部分の身体の負担や術後の痛み、供給量の限界、移植骨の吸収などの課題もあります。
参照:『口腔インプラント治療指針2024』(公益社団法人 日本口腔インプラント学会)
人工骨移植と自家骨移植の併用
人工骨移植と自家骨移植を組み合わせる方法は、両者の利点を生かしたバランスのよい選択肢です。人工骨は安定的に入手可能、身体への負担が少ない、形態がつくりやすいなどの利点があります。そこに、自家骨のもつ骨形成能が合わさります。
実際に併用を行う際には、目的や部位によって配分が変わりますが、自家骨をやや多めに混ぜることで、骨づくりの力と形態の安定性の両立をねらいます。人工骨と自家骨の配分は、骨欠損の大きさ、位置、必要とされる骨の質と量、治療期間やダウンタイム、さらには患者さんの全身状態や喫煙の有無などを総合して個別に決定されます。
また、人工骨と自家骨の併用は、自家骨移植単独では充填しきれない大きな欠損がある場合や、採骨量が不足する場合にも有効で、インプラント治療の適応を広げる有効な方法です。
参照:
『歯科インプラント治療指針』(厚生労働省)
『口腔インプラント治療指針2024』(公益社団法人 日本口腔インプラント学会)
『骨造成法と骨移植剤の選択基準を再考する』(日口腔インプラント誌 第34巻第4号)
インプラントの骨移植の流れ
インプラントの骨移植は、初診での相談、検査から計画の立案、手術、術後の治癒期間、最終の被せ物装着、そして定期メンテナンスまで、いくつかの段階を踏んで進みます。
骨の形態や全身状態をふまえて、材料や術式、骨移植とインプラント治療を同時にするか否かを判断します。施術後、骨とインプラントが安定した後に、セラミック歯などの被せ物を装着します。その後も長期安定のため定期的なメンテナンスが必要です。
インプラントの埋入と同時に行う場合
インプラントを骨移植時と同時に埋入するか、あるいは骨移植後にインプラントを入れるかの2つの選択肢があります。
骨欠損の範囲が小さく、インプラントが埋入時にしっかり固定される(初期固定)見込が高い場合に、骨移植と同時にインプラント埋入が行われることがあります。治療回数や治癒期間を短縮できる可能性があり、患者さんの負担軽減につながります。
同時手術では骨の成熟を待つことなくインプラントを埋入するため、創部の安定や、感染対策、術後の圧迫回避が重要です。喫煙や清掃不良、強く噛むことは失敗リスクを高める要因となるため、厳格な術後管理が求められます。
インプラントの埋入と別々に行う場合
骨欠損が大きい、初期固定が得られにくい、洞粘膜の状態に課題がある、あるいは複数部位の再建が必要なときは、同時法ではリスクが高くなります。これらの場合は、先に骨移植を行って、骨の成熟を待ち、その後にインプラントを埋入する方法が選択されます。この方法は安全性や長期安定性に優れていますが、治療のステップが増える分、全体の治療期間が長くなる傾向があります。
インプラントで骨移植をするメリットとデメリット

インプラントの骨移植は、インプラント治療を諦めざるをえなかった患者さんでもインプラント治療が可能になる治療法ですが、デメリットも存在します。ここではメリットとデメリットを解説します。
骨移植のメリット
骨移植のメリットは、十分な骨量、骨質を確保できる点です。これによりインプラント埋入時の初期固定力が高まり、長期的な安定性を得やすくなります。実際、骨移植を施行した部位のインプラント残存率は、施行していない部位と比較しても有意差はないといわれています。骨移植を行うことで、噛む機能だけでなく、審美性の改善にもつながり、見た目と機能の両面で生活の質を向上させることができます。
参照:『骨造成法と骨移植剤の選択基準を再考する』(日口腔インプラント誌 第34巻第4号)
骨移植のデメリット
骨移植には多くの利点がある一方で、いくつかのデメリットが存在します。代表的なデメリットは下記のとおりです。
- 費用が高くなる傾向がある
- 腫れや痛みなどが生じることがある
- 合併症のリスクがある
治療の工程が増えるため、通院回数や治療期間が長くなる点も患者さんの負担となります。さらに、自家骨を用いる場合は、移植部だけでなく、採骨部の合併症にも新たな手術創ができるため、痛みやしびれ瘢痕など採骨に伴う合併症を考慮する必要があります。
インプラントで骨移植が必要になった場合の注意点

骨移植を成功させるためには、いくつかの基本条件を満たすことが大切です。
- 傷口をしっかり閉じて保つこと
- 骨が再生するための空間を確保すること
- 移植部やインプラントを動かさず安定させること
- 新しい血管がのびてきやすい環境を整えること
これらの条件が満たされているほど、移植した部分に新しい骨が育ちやすく、インプラントの長期安定につながります。これらの条件を満たすには、術者の技量だけではなく、患者さん自身の協力があって初めて成り立ちます。手術の前後で以下の点に注意して過ごすようにしましょう。
- 術後、やわらかい食事をとり、患部を安静に保つ
- 歯茎の炎症やむし歯があれば、あらかじめ治療を済ませる
- 毎日の歯磨き習慣を見直すことで、口腔内を清潔に整える
- 禁煙する
- 持病の治療を行う
なかでも注意すべき点は傷口が開かないように患部を安静にすることです。傷が開くと移植材が露出して感染しやすくなり、せっかく増やした骨の量が減ってしまう場合があります。予定していた場所、形状でインプラントを入れられなくなることもあるため、術前からリスクをよく理解し、術後は担当歯科医師の指示どおりに生活しましょう。また、口腔内の衛生状況を改善し、清潔な状態を保つことは、感染リスクを減らすことにつながります。さらに、禁煙や糖尿病のコントロールといった全身管理も重要です。骨に影響を及ぼす可能性のある薬(骨粗鬆症治療薬、抗がん剤の一部、抗凝固薬など)を服用している場合は、事前に担当歯科医師に伝えてください。また、上顎の奥歯のように上顎洞に近い部位の骨移植が必要な方は、前もって耳鼻科を受診してもらい、鼻や上顎洞の状態を確認してもらう場合があります。
こうした準備や注意を徹底することで、骨移植とインプラント治療の成功率をより高めることができます。
まとめ

骨移植は、理想的な位置にインプラントを安定させるための土台づくりの方法です。骨が不足している顎骨に骨移植を行うことで、インプラントを支えるのに十分な骨量と骨質を確保し、治療の成功率を高めます。術式や材料は、歯科用CT所見、欠損の形態、全身状態、患者さんご自身の希望を踏まえて決定されます。施術を受けるにあたって、感染、腫れなどのリスクはありますが、歯周治療、禁煙、全身コントロールなどの術前管理と術後のメンテナンスで、そのリスクを減らすことができます。骨移植がなぜ必要か、方法と時期、合併症と回避策、代替案、費用と治療期間を納得がいくまで担当歯科医師に確認し、患者さんに合った治療計画を一緒に決めることが重要です。
参考文献